阴道毛滴虫病
概述:阴道毛滴虫病是一种十分常见的性传播疾病,分布于世界各地,男女都易感染。
滴虫病(
trichomoniasis)是由阴道毛滴虫(
trichomonas vaginalis)、人毛滴虫(
trichomonas hominis)及口腔毛滴虫(
trichomonas buccalis)分别寄生于人体泌尿生殖道、肠道及口腔内引起疾病的总称,其中以阴道毛滴虫引起的
滴虫性阴道炎最为常见。
 流行病学
流行病学
流行病学:阴道毛滴虫呈世界性分布。妇女为主要感染者,据估计女性患病率为10%~25%,男性为12%~15%。感染率儿童较低,青春期后逐渐增高,30~40岁达高峰,更年期逐渐下降。感染后约20%成为无症状带虫者。有报告男性
非特异性尿道炎患者中20%为阴道毛滴虫感染。
1.传染源 阴道毛滴虫病患者和带虫者,以及男性感染者均是本病传染源。
2.传播途径
(1)直接传播:主要通过性交传播。有性关系的双方常同时感染,患阴道毛滴虫病的妇女结婚后,其配偶泌尿生殖系统中常可发现本虫。上海医科大学检查62例顽固性阴道毛滴虫病患者配偶的尿道和前列腺分泌物,8人(12.9%)毛滴虫阳性。阴道毛滴虫感染常与淋病共存。因此近年已将阴道毛滴虫病列为性传播疾病(STD)。
(2)间接传播:主要通过公共浴池、共用卫生设备、游泳池和公用游泳衣等传播。在外界环境中,阴道毛滴虫生命力较强。阴道分泌物中的虫体,马桶坐垫中可活30~45min。在室温中的潮湿毛巾上可活5h。虫体对肥皂、甲酚皂溶液、高锰酸钾溶液都有较强的抵抗力,因此在集体生活中若不注意预防极易相互传播。在家庭生活中父母滴虫感染亦可通过生活用具传播给子女。此外,母亲可通过产道将本虫传给新生儿。
3.人群易感性 人对本虫普遍易感,尤以性功能旺盛的青壮年妇女多见。妇女妊娠和月经后感染率及发病率均较高。居住条件差、卫生设施缺乏、个人卫生习惯不佳、营养状况低下等均可使感染率增高。人感染本虫后不能形成持久免疫力,故治愈后仍可再次感染。
 病因
病因
病因:阴道毛滴虫病阴道毛滴虫首先由Donne(1836)在妇女阴道分泌物中发现,次年定名为trichomonas vaginalis。本虫与人毛滴虫、口腔毛滴虫一样均只有滋养体而无包囊期。阴道分泌物或培养基的新鲜标本,形状与大小随虫种的来源、培养基的渗透压和虫体的分裂而不同,典型者为梨形或卵圆形,大小9.7(4.5~19)μm×7(2.5~12.5)μm。胞质均匀光润、透明,借其前端四根鞭毛摆动前进,并以波动膜波动作螺旋式运动。阴道毛滴虫亦可形成伪足,供取食或附着用。轴柱贯穿虫体,从末端穿出。经苏木精或吉姆萨染色后,虫体前端可见五颗排列成环状的毛基体,从毛基体发出四根前鞭毛和一根后鞭毛。波动膜和基染色杆亦从毛基体发出,圆形或梨形的虫体细胞膜及细胞质向体外延伸的一条波浪形膜结构,其外缘游离,后鞭毛发出后即附在波动膜外缘并向后延伸,与波动膜起止一致,但两者并无组织结构上的联系。虫体前1/3处有一椭圆形的核、核膜双层并有核孔。核质为细微颗粒,内有6~8个大小相近的电子致密的染色质颗粒和一个核仁。核膜外周有内质网并与核孔间有微管相通。核附近有副基体和副基纤维。电镜下毛基体有五个,在虫体前部成环状排列组成中心体,外面由双层膜的鞘包围,共同构成中心体器。四根前鞭毛分别由第一、三、四、五毛基体发出,第二毛基体则发出一根后鞭毛和基染色杆,副基纤维则附着于第三毛基体基部并向后伸延至核水平。轴柱为双层膜透明筒状结构,分轴头、干和尾三部分(图1)。
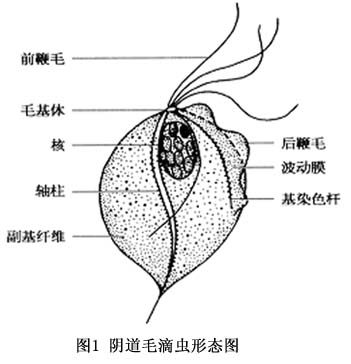
此外,虫体内还有圆形和椭圆形的食物泡、空泡和大小不等的致密颗粒。虫体还有一独立的发育完全的高尔基复合体。阴道毛滴虫以二分裂或多分裂法增生。在阴道分泌物或培养基中,虫体可以多分裂法增生,一个虫体最多可分裂为16个。虫体主要通过渗透方法吸取营养,因此在新鲜阴道分泌的虫体多无食物泡,胞质内几乎没有细菌。虫体也可以依靠伪足将黏附在其表面的固体食物吞进体内。阴道毛滴虫能利用葡萄糖及其聚合体,其中麦芽糖更有利于虫体生长。虫体还可以利用血清、蛋白胨和消化酪蛋白。此外,核糖核酸、维生素C、复合维生素B、泛酸和磷酸均为促进虫体生长的必要成分。阴道毛滴虫在25~42℃之间生长繁殖,但以32~35℃最为适宜。在室温(22~25℃)能存活120~150h,但在50℃ 4min死亡,-70℃ 1min即死亡。阴道毛滴虫生长最适pH为5.2~6.6,略带酸性的递质有利于虫体繁殖,但pH5.O以下或pH7.5时也会抑制或杀死虫体。本虫属兼性厌氧寄生,适应寄生在相对缺氧的阴道内并能迅速繁殖,故本虫主要寄生在阴道,但也可寄生在尿道、子宫、尿道旁腺和膀胱等。在男性泌尿生殖系统则以前列腺最为常见,亦可寄生在附睾或包皮囊内。
 发病机制
发病机制
发病机制:阴道毛滴虫的致病力与虫株毒力、宿主生理状况、阴道内细菌菌群分布等密切相关。从急性和亚急性阴道毛滴虫病患煮分离的虫株毒力一般强于慢性病例虫株,在小鼠皮下可形成面积较大的脓肿,且溶解红细胞能力也较强。宿主卵巢功能减退直接影响阴道黏膜厚度,使阴道黏膜变薄脆并有小出血点;糖原减少使阴道乳酸杆菌生存抑制影响乳酸生成,阴道由酸性趋向于中性或碱性,其他细菌大量繁殖,阴道清洁度下降促使阴道毛滴虫寄生发病。月经后阴道pH接近中性,富含血清成分有利本虫繁殖,所以妊娠和月经后妇女感染率与发病率较高。此外,疲劳、
感冒、肠道功能紊乱等均可以使人体抵抗力降低而引起发病。阴道毛滴虫可吞噬精子,并在阴道内产生大量分泌物,均可妨碍精子存活,因而有些学者认为可引起
不孕症。阴道前庭、阴道黏膜及宫颈充血水肿或散在出血点。阴道壁,尤其是后穹隆有红色小颗粒突起,称“草莓样斑点”,为炎症部位血管扩张所致。显微镜下阴道黏膜覆盖一层凝固性物质,内含阴道毛滴虫、白细胞和红细胞。虫体不侵入完整的上皮细胞,故阴道上皮细胞一般是完整的,但由于虫体在细胞间移行,使有些细胞边缘呈腐蚀现象,上皮细胞上有时可见出血点。表皮下层有淋巴细胞及浆细胞浸润,此处亦可见明显的坏死区,并可扩散到表面。在坏死病灶中常可发现虫体。
 临床表现
临床表现
临床表现:潜伏期一般不明确,志愿者接种试验,经4~7天即可出现症状。
1.女性
毛滴虫病 主要症状为黄绿色泡沫白带增多与
外阴瘙痒。白带稀薄并有腥臭,若合并细菌感染则呈脓状白带并伴臭味,阴道黏膜出血时常呈赤带。白带量很多,常积于后穹隆内,有时亦可溢出阴道口。瘙痒部位主要在阴道口及外阴,
灼痛、性交痛亦常见。阴道检查可见阴道黏膜及宫颈红肿、出血“草莓样斑点”、阴道触痛等。少数患者可有腰骶部酸痛和月经不调。阴道毛滴虫如寄生在尿道和膀胱内可产生滴虫性尿道膀胱炎,患者有尿频、尿急、尿痛、间歇性血尿、尿线中断、尿潴留和尿道红肿等症状。
2.男性毛滴虫感染 男性患者表现轻微,可有程度不同的尿道刺痒和不适感,排尿时加重,可出现排尿困难、尿道潮红和有黄白色脓性分泌物流出,严重时出现后
尿道炎、膀胱炎。
大多数人感染本虫后并不出现临床症状,称为无症状带虫者。这种带虫者既是传染源,又可在条件适宜时发病,对这种带虫者亦应予以治疗。
 并发症
并发症
并发症:男性毛滴虫感染,严重时出现后
尿道炎、膀胱炎。女性毛滴虫感染偶尔严重时上行感染可致膀胱炎、肾盂炎, 并发尿潴留等。
 实验室检查
实验室检查
实验室检查:有下列几种方法。
1.悬滴法 将取得标本的棉拭子置于含有0.5~1.0ml温生理盐水的试管内,摇匀制成悬液,取一滴悬液,涂成薄片,立即镜检,找到活动的毛滴虫即可作为诊断依据,冬天操作时要注意维持室温在20℃左右。
2.涂片染色法 将取得标本涂片、干燥,用Wright或Giemsa染色,镜检找虫体,检出率较高。
3.培养法 常用的培养基有肝浸汤培养基和蛋黄浸液培养基。把标本接种于培养基内,置37℃孵育48h后,镜检。此法敏感,检出率可达90%~93%,尤适用于轻症者、无症状携带者或慢性感染者。
 其他辅助检查
其他辅助检查
其他辅助检查:阴道分泌物pH值>5.0,湿片镜检可见到活动的滴虫。
 诊断
诊断
诊断:具有典型症状的阴道毛滴虫病,诊断并不困难。典型症状可作为临床诊断的依据,即使未查见滴虫亦可诊断。对不典型患者及带虫者则应依靠检查滴虫为确诊依据。临床上常用悬滴法。置一滴温热生理盐水于载玻片上,取阴道分泌物少许混于盐水中,立即镜检。此法如能注意保温,新鲜,检查者经验丰富,其检出率及可靠性都很高。近年已制备成阴道毛滴虫单克隆抗体,采用间接荧光抗体试验(I
FA)检查阴道分泌物中滴虫,阳性率和准确性均有提高。对男性患者和带虫者亦可用上述方法检查前列腺液、精液及尿沉渣中虫体,但阳性率远远低于女性。毛
滴虫性阴道炎应与真菌性阴道炎、淋球菌性阴道炎及
老年性阴道炎相鉴别。此外,非特异性细菌性阴道炎常与合并细菌感染的毛
滴虫性阴道炎混淆,临床诊断时也应考虑。
 鉴别诊断
鉴别诊断
鉴别诊断:本病须与阴道的其他病原体感染,如念珠菌、淋球菌、阴道棒状杆菌等感染性阴道炎相鉴别。
1.细菌性阴道病 阴道分泌物常伴鱼腥样气味且pH>4.5,同
滴虫病相似。但细菌性阴道病患者一般无外阴刺激症状,阴道不充血,分泌物为稀薄而均匀一致的灰白色,不呈黄绿色泡沫样,胺试验阳性,镜检线索细胞阳性。
2.念珠茵性阴道炎 常有外阴痒和(或)刺激症状,检查可见外阴炎,阴道黏膜潮红,阴道分泌物呈奶酪样凝块或豆渣样,pH<4.5,胺试验阴性,显微镜下可见假菌丝和芽生孢子。
 治疗
治疗
治疗:治疗原则 对滴虫检查阳性的患者不论有无症状均应进行治疗。分局部用药和全身用药。不论何种治疗均应同时治疗患病的配偶和家庭成员。
1.局部治疗 包括采用0.5%~1%乳酸或
醋酸冲洗阴道,然后用甲硝唑阴道泡腾片(每片含200mg)或乙酰胂胺片[每片含乙酰胂胺(acetarsol)0.25g,硼酸0.03g]1片塞入阴道后穹隆,1次/d或隔天1次,7~10次为一个疗程,连用2~3个疗程。亦可采用双唑泰栓(含甲硝唑200mg,
醋酸氯己定8mg,克霉唑160mg)一个,每晚塞入后穹隆,7天为一个疗程,连用1~2个疗程,总有效率可达96.24%。局部治疗可有效控制局部症状,但不能彻底杀灭虫体,停药后易复发。
2.全身治疗 适用于所有阴道毛滴虫感染患者、男性泌尿生殖道滴虫感染及带虫者治疗。首选药物为甲硝唑。200~250mg/次,3次/d,连服7~10天为一疗程。或采用一次口服甲硝唑2g的大剂量疗法。治疗后检查阴性时还应继续治疗1~2个疗程。如果对一次服用2g失败者,可改用7~10天方案,或将7~10天方案剂量加大为400~500mg/次。如果先采用7~10天方案失败,仍可加大剂量继续治疗。甲硝唑因有潜在致突变性,故孕妇及哺乳期妇女禁用。其他尚有
哌硝噻唑(piperanitrozol)对毛滴虫也有抑制和杀灭作用,0.1g/次。3次/d,口服,7~10天为一疗程,肝功能异常者慎用,个别患者出现紫癜、白细胞与血小板下降等副作用。
3.孕妇的治疗 妊娠期及哺乳期妇女均可应用甲硝唑。有症状的孕妇应该给予治疗以减轻症状。尽管现有资料表明甲硝唑无致畸胎作用,但妊娠头3个月应慎用。妊娠早期采用局部治疗可缓解症状,如克霉唑栓剂100mg,阴道内用药,1次/d,疗程7天。哺乳期用甲硝唑2g顿服疗法应中断哺乳 24h。
4.治疗失败或复发的治疗 治疗失败的常见原因有未遵医嘱用药、再感染或耐药。近年来甲硝唑耐药病例国外时有报道,耐药菌株的阳性率尚不清楚,人群中的估计耐药率为5%。有报道对甲硝唑耐药或不能耐受的患者用替硝唑治疗获得良好效果。对治疗失败或复发的患者可通过增加甲硝唑的剂量或换用替硝唑进行治疗:①甲硝唑500mg,口服,3次/d,疗程7天。同时阴道内应用甲硝唑栓剂500mg,1次/d,疗程7天;②甲硝唑2g,口服,1次/d,疗程3~5天;③替硝唑400~500mg,口服,2次/d,疗程7天。
5.注意事项 治疗期间避免性交,勤洗外阴,勤换内裤,必要时夫妻双方同时检查和治疗。反复发作者,在一次治愈后,待每次月经干净后,阴道局部用药1~2次,连续3个月,以巩固疗效。
6.治愈标准 临床症状好转,如外阴刺激症状消失,阴道分泌物正常,实验室检查滴虫转为阴性。
 预后
预后
预后:本病临床治疗后可治愈,预后良好。
 预防
预防
预防:积极治疗患者及带虫者,对女工和集体生活的女学生定期普查,改善工厂、学校公共卫生设施,加强卫生宣教,注意个人卫生和经期卫生。女用避孕套亦有良好的预防作用。



 流行病学
流行病学
 病因
病因

 发病机制
发病机制
 临床表现
临床表现
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防